Vous êtes ici : FHU-SEPSISFRMISSIONS & PROJETSFeuille de routeWP6 : Gestion immunitaire individualisée
- Mis à jour le 29 avril 2021
- Version PDF
WP6 : Gestion immunitaire individualisée
Leader : Pr Valérie Bardet - Co-leaders : Dr Nicholas Heming, Pr Bruno Mégarbane, Pr Pierre Tissières
Partenaire : AP-HP
Parmi les thérapeutiques personnalisées qui peuvent être proposées aux patients atteints de sepsis, certaines visent à moduler la réaction du système immunitaire. En réponse à l’infection, l’organisme déclenche le relargage de nombreuses cytokines principalement pro-inflammatoires mais aussi anti-inflammatoires. La persistance dans le temps de cette activation peut conduire de façon paradoxale à un état d’immunosuppression qui fait le lit des infections nosocomiales.
Des médicaments anti-inflammatoires comme les corticoïdes ou les anticorps ciblant les récepteurs de l’IL6 comme le tocilizumab, peuvent être utilisés dans le cadre d’essais cliniques afin de contrôler cet emballement du système immunitaire. Ces médicaments peuvent apporter un bénéfice à certains patients mais peuvent aussi aggraver un état d’immunosuppression acquise. Il est donc crucial de mieux cibler les patients qui seraient susceptible de bénéficier de ce type de thérapie ciblée.
Nous travaillons donc au sein du WP6 à l’identification de facteurs permettant de mieux documenter cette balance inflammation/immunosuppression chez les patients atteints de sepsis, d’établir des marqueurs de gravité du sepsis et des marqueurs de réponse aux thérapeutiques immunomodulatrices comme les corticoïdes. Dans cette optique ont été développés différents panels d’immunophénotypage qui vont être réalisés dans le cadre du protocole COCOSEPS :
- Etude détaillée des sous populations lymphocytaires T, B et NK, T régulateurs, exhaustion lymphocytaire
- Quantification des populations myéloïdes suppressives, des sous populations monocytaires (classiques, intermédiaires et non classiques) (Figure 1)
- Quantification du HLADR sur les monocytes
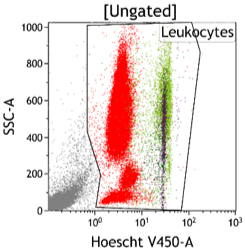
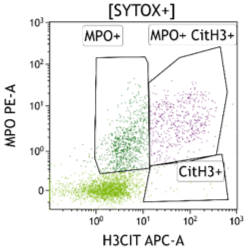
- Quantification des « neutrophils extracellular traps » (NETs), qui représentent une forme différente de réponse aux agents infectieux et qui pourront être corrélés à des marqueurs cliniques de gravité du sepsis et aux complications thrombotiques (Figure 2)
Figure 1 Quantification des populations myéloïdes suppressives d’origine granulocytaire (PMN-MDSC) et monocytaires (M-MDSC)
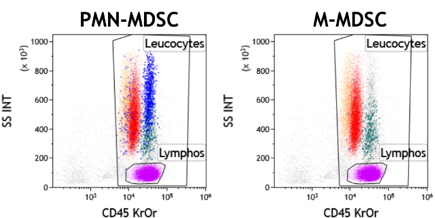
Figure 2 Quantification des NETs comarqués par le Hoechst (ADN), le SYTOX green (ADN), la myéloperoxydase (MPO) et l’histone citrullinée (CitH3+)
 |
 |

